הפרעת חרדה-דיכאון מעורבת: הגדרה, סיבות וטיפול

הפרעת חרדה-דיכאון מעורבת הייתה שנויה במחלוקת ולא כל הסיווגים האבחוניים הקיימים כוללים אותה. זה לא שלא מכירים בקיומה, אבל לפעמים זה נחשב להפרעת דיכאון עם מאפיינים משניים של חרדה, ולא הפרעה אחת.
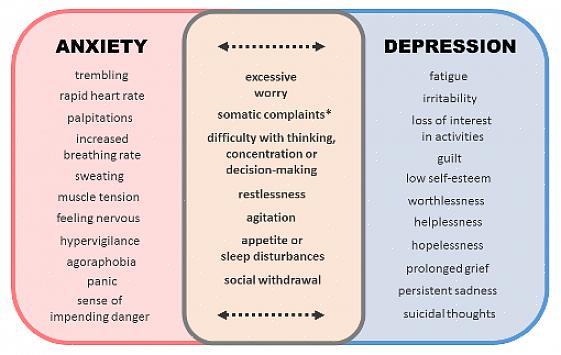
התסמינים של הפרעת חרדה-דיכאון מעורבת הם חרדה ודיכאון, אך אף אחד מהם לא שולט בבירור. גם אין להם עוצמה מספקת כדי להצדיק אבחנה נפרדת.
הפרעה זו מתבטאת בתערובת של תסמינים קלים יחסית הנראים לעתים קרובות בטיפול ראשוני, ושכיחותה גבוהה אף יותר באוכלוסייה הכללית.
השילוב של תסמיני דיכאון וחרדה גורם להידרדרות משמעותית בתפקוד של האדם הפגוע.
עם זאת, המתנגדים לאבחנה זו טענו כי הזמינות של אבחנה זו מרתיעה רופאים מלקחת את הזמן הדרוש כדי לקבל היסטוריה פסיכיאטרית מלאה של מטופל. היסטוריה כזו תאפשר להם להבדיל בין הפרעות דיכאון אמיתיות לבין הפרעות חרדה אמיתיות.
מתי מאבחנים הפרעת חרדה-דיכאון מעורבת?
כדי לאבחן את זה, חייבים להיות תסמינים של חרדה ודיכאון בעוצמה נמוכה. בנוסף, חייבים להיות כמה תסמינים וגטטיביים כמו רעד, דפיקות לב, יובש בפה וכאבי בטן.
כמה מחקרים ראשוניים הצביעו על כך שלרופאים כלליים יש רגישות נמוכה לזיהוי תסמונת הפרעת חרדה-דיכאון מעורבת. עם זאת, ייתכן שחוסר ההכרה הזה משקף רק את היעדר תווית אבחון מתאימה לחולים אלה.
תסמיני חרדה-דיכאון מעורבים
ביטויים קליניים של הפרעה זו משלבים סימפטומים של הפרעות חרדה ותסמינים של הפרעות דיכאון.
בנוסף, תסמינים של היפראקטיביות של מערכת העצבים האוטונומית, כגון אי נוחות במערכת העיכול, שכיחים. לעתים קרובות זו הסיבה שהמטופלים הולכים למרפאות חוץ רפואיות.
קריטריוני מחקר DSM-IV להפרעת חרדה-דיכאון מעורבת
מדריך אבחון וסטטיסטי של הפרעות נפשיות (DSM) מציג שורה של קריטריונים לאבחון הפרעה זו. עם זאת, כפי שציינו, זה רק למטרות מחקר. בואו נסתכל:
המאפיין המהותי של הפרעה זו הוא דיספוריה מתמשכת או חוזרת שנמשכת לפחות חודש אחד. מצב נפשי זה מלווה בתסמינים נוספים באותו משך, כולל מינימום של ארבעה מהבאים:
- קושי בריכוז או בזיכרון, הפרעות שינה, עייפות או חוסר אנרגיה.
- עצבנות חריפה.
- דאגה חוזרת ועזה.
- בוכה בקלות, או שיש לו תחושות של חוסר תקווה, פסימיות לגבי העתיד, חוסר תועלת ודימוי עצמי נמוך.
- ערנות יתר, ציפייה לסכנה.
תסמינים אלו גורמים לאי נוחות קלינית משמעותית או להידרדרות של פעילויות חברתיות, עבודה או פעילויות חשובות אחרות.
מצד שני, הפרעת חרדה-דיכאון מעורבת לא צריכה להיות האבחנה כאשר התסמינים נובעים מהשפעות פיזיולוגיות ישירות של חומר או מחלה רפואית. או אם בכל עת הפרט עמד בקריטריונים האבחוניים של הפרעת דיכאון מג'ורי, הפרעת דיכאון מתמשכת, הפרעת חרדה או הפרעת חרדה כללית.
אבחנה זו אינה מתאימה גם אם מתקיימים בו זמנית הקריטריונים לכל הפרעת חרדה או מצב רוח אחרת, גם אם הם נמצאים בהפוגה חלקית.
זה גם הכרחי שמגוון התסמינים לא יכול למצוא הסבר טוב יותר עם הפרעה נפשית אחרת. רוב המידע הראשוני על הפרעה זו הוא ממרכזי טיפול ראשוני, שבהם נראה שההפרעה שכיחה יותר; יש לו כנראה גם שכיחות גבוהה יותר בקרב חולי חוץ.
מהי ההשפעה של הפרעת חרדה-דיכאון מעורבת?
דו-קיום של הפרעת דיכאון מג'ורי עם הפרעת חרדה שכיח מאוד. לשני שליש מהחולים עם תסמיני דיכאון יש גם תסמינים ברורים של חרדה. שליש מהם עשוי לעמוד בקריטריונים לאבחון של הפרעת פאניקה.
כמה חוקרים דיווחו של-20% עד 90% מכלל החולים עם הפרעות חרדה יש אפיזודות של הפרעת דיכאון מג'ורי. נתונים אלו מצביעים על כך שדו-קיום של תסמינים של דיכאון וחרדה שאינם עומדים בקריטריונים אבחנתיים של הפרעות דיכאון או חרדה, הוא שכיח מאוד.
עם זאת, בשלב זה אין נתונים אפידמיולוגיים רשמיים על הפרעת חרדה-דיכאון מעורבת. אבל כמה חוקרים העריכו כי השכיחות של הפרעה זו באוכלוסייה הכללית היא 10%, אם כי בטיפול ראשוני היא הופכת ל-50%. הערכות שמרניות יותר מצביעות על שכיחות של 1% באוכלוסייה הכללית.
מה גורם להפרעה זו?
ארבע שורות מחקר מצביעות על כך שתסמינים של חרדה ודיכאון קשורים לגורמים מזוהים.
ראשית, מספר חוקרים מצאו גורמים נוירואנדוקריניים דומים להפרעות דיכאון וחרדה. אלה כוללים הפחתה של:
- התגובה של קורטיזול להורמון האדרנוקורטיקוטרופי
- תגובת הורמון הגדילה לקלונידין
- ההורמון מעורר בלוטת התריס
- התגובה של פרולקטין להורמון משחרר תירוטרופין
שנית, מספר חוקרים הציגו נתונים המזהים היפראקטיביות של המערכת הנוראדרנרגית כגורם רלוונטי למקור של הפרעות דיכאון וחרדה בחלק מהחולים.
באופן ספציפי, מחקרים אלו מצאו שלחולים עם הפרעות דיכאון או חרדה אשר חווים משבר חרדה באופן פעיל יש ריכוזים גבוהים של מטבוליט הנוראפינפרין MHPG בשתן, בפלזמה או בנוזל השדרה שלהם.
כמו עם הפרעות חרדה ודיכאון אחרות, גם סרוטונין ו-GABA עשויים להיות קשורים למקור של הפרעת חרדה-דיכאון מעורבת.
שלישית, מחקרים רבים מצאו שתרופות סרוטונרגיות, כגון פלווקסטין וקלומיפרמין, שימושיות בטיפול בהפרעות דיכאון וחרדה כאחד.
לבסוף, מספר מחקרים משפחתיים הציגו נתונים המצביעים על כך שתסמיני חרדה ודיכאון מועברים גנטית, לפחות בחלק מהמשפחות.
מהלך ההפרעה והפרוגנוזה
על פי מידע קליני עדכני, נראה שבהתחלה, למטופלים עשויה להיות אותה הסתברות לתסמינים דומיננטיים של חרדה או תסמינים דומיננטיים של דיכאון, או תערובת פרופורציונלית ביניהם.
במהלך המחלה, חרדה ותסמיני דיכאון עשויים להתחלף בדומיננטיות שלהם. עדיין לא ידועה פרוגנוזה.
עם זאת, בנפרד, הפרעות דיכאון וחרדה נוטות להפוך לכרוניות ללא טיפול פסיכולוגי הולם.
טיפול בהפרעת חרדה-דיכאון מעורבת
מכיוון שאין מחקרים טובים המשווים בין שיטות טיפול בהפרעות חרדה-דיכאון מעורבות, רופאים נוטים להעניק טיפול על פי התסמינים המוצגים, חומרתם וניסיונם הקודם בשיטות הטיפול השונות.
ניתן להשתמש בגישות פסיכותרפיות לפרק זמן קצר, כגון טיפולים התנהגותיים או קוגניטיביים. ובכל זאת, חלק מהרופאים משתמשים בגישה פסיכותרפויטית פחות מובנית, כגון פסיכותרפיה של התבוננות פנימית.
תרופות
הטיפול התרופתי בהפרעות חרדה-דיכאון מעורבות הוא בדרך כלל עם תרופות נוגדות חרדה, תרופות נוגדות דיכאון או שניהם. בין תרופות חרדה, חלק מהנתונים מצביעים על כך ששימוש בטריאזולו-בנזודיאזפינים (לדוגמה, אלפרזולם) עשוי להתאים, בשל יעילותו בטיפול בדיכאון הקשור בחרדה.

חומרים המשפיעים על קולטן 5-HT, כגון בוספירון, עשויים להיות מתאימים אף הם. בין תרופות נוגדות דיכאון, סרוטונירגיות (למשל, פלואוקסטין) עשויות להיות יעילות מאוד בטיפול בהפרעת חרדה-דיכאונית מעורבת.
טיפול פסיכולוגי
בכל מקרה, טיפול הבחירה בפתולוגיות מסוג זה הוא פסיכותרפיה קוגניטיבית התנהגותית.
מצד אחד, לפני כל דבר אחר, מדובר על הפחתת רמת ההפעלה הפיזיולוגית של המטופל. זה מושג באמצעות טכניקות נשימה (לדוגמה, נשימה סרעפתית) וטכניקות הרפיה (הרפיית שרירים מתקדמת, אימון אוטוגני, מיינדפולנס וכו').
שנית, המטופל צריך לשפר את מצב רוחו. ניתן להשיג זאת בדרכים שונות. טיפול הפעלה התנהגותי יכול להיות יעיל מאוד בהקשר זה.
הרעיון הוא שהמטופל יחזור לרמת הפעילות הקודמת שלו. לשם כך, מטפל מעודד אותם לעשות פעילויות נעימות, או לחזור לאחת או להשתתף בפעילות חדשה בהדרגה.
שלישית, תקופה של פסיכו-חינוך מועילה. בתקופה זו המטופל מקבל הסבר על מה קורה לו ולמה. הם לומדים כמה רעיונות בסיסיים על המאפיינים של חרדה ודיכאון כדי שיוכלו לנרמל את החוויה שלהם.
לאחר מכן, ייתכן שיהיה צורך לשנות כמה אמונות או מחשבות שעשויות להזין את הבעיה. זה עשוי להיות עם טכניקת מבנה קוגניטיבי.
כפי שאתה יכול לראות, להפרעת חרדה-דיכאון מעורבת אין זהות ספציפית בחלק ממערכות האבחון, אך היא נמצאת לעתים קרובות בייעוץ לטיפול ראשוני. זה די נפוץ.
מדובר בהפרעה שניתן לטפל בה, ואם לא מטפלים בה בזמן, עלולה להפוך לכרונית.
ביבליוגרפיה:
Bobes García, J. (2001). Trastornos de ansiedad y trastornos depresivos en atención primaria. ברצלונה וכו': מאסון.
Derogatis, LR, & Wise, TN (1996). Trastornos depresivos y de ansiedad en asistencia primaria. ברצלונה: מרטינס רוקה.
Miguel Tobal, JJ (1990). לה אנסיאדד. En J. Mayor y JL Pinillos (עורכים). Tratado de Psicologia General. (כרך 3). מוטיבציה ורגשות. מדריד: אלהמברה.